دوست داری رژیم بگیری ؟
بیماری کلیوی مزمن
اشکال زیادی از بیماری کلیوی وجود دارند مانند سنگهای کلیوی و بیماری نارسایی کلیه که خود را با کاهش کند و پیوسته عملکرد کلیوی متمایز ساخته و در بعضی از بیماران منجر به نارسایی کلیه میشوند، درحالیکه در سایر بیماران سیر بیماری خوشخیم و عملکرد کلیوی نیز از دست نمیرود.
البته نامشخص است که چرا بعضی از بیماران مبتلابه بیماری کلیوی مزمن (CKD) برای ماهها تا سالها پابرجا و استوار باقی میمانند، درحالیکه سایرین سریعاً به سمت نارسایی کلیه و دیالیز پیشروی میکنند.
ماهیت از دست رفتن پیشرونده عملکرد کلیوی موضوع تعداد عظیمی از تحقیقات پایه و بالینی در طول چندین دههی گذشته و موضوع چندین بازنگری عالی بوده است.
زمانی که بیمار مبتلابه بیماری کلیوی مزمن یا CKD تشخیص داده میشود، درمان تغذیهای- پزشکی باهدف پیشگیری از پیشرفت بیماری و همچنین تخفیف نشانهها آغاز میگردد.
صرفنظر از اختلال زمینهای، نارسایی کلیوی شدید و پیشرونده پیامد از بین رفتن نیمی تا دوسوم از عملکردهای کلیوی درگذشته است. این پیامد حتی در مورد بیماریهایی که عامل زمینهای آنها بهطور کامل برطرف شده است. از قبیل ریفلاکس مثانهای – حالب، نکروز کورتیکال ناشی از حاملگی یا سوءاستفاده از داروهای ضد درد نیز صدق میکند.
تصور میشود که کلیه در پاسخ بهسرعت فیلتراسیون گلومرولی یا GFR کاهشیافته، دستخوش تغییراتی میشود تا با شرایط جدید سازگاری یافته و از کاهش بیشتر سرعت فیلتراسیون گلومرولی (GFR) جلوگیری به عمل میآورد. اگرچه در کوتاهمدت این سازگاری منجر به بهتر شدن و اصلاح فیلتراسیون میشود؛ اما در طولانیمدت منجر به از دست رفتن بیشتر نفرون ها و نارسایی کلیوی پیشرونده خواهد شد.
ماهیت این سازگاری شامل تغییر در ویژگیهای همودینامیکی گلومرول های باقیمانده میباشد که شکل بارز آن نیز افزایش یافتن فشار گلومرولی است.
فاکتورهایی که فشار گلومرولی را افزایش میدهند، تمایل دارند که این فرایند را تسریع کنند درصورتیکه فاکتورهای کاهنده فشار گلومرولی آن را تخفیف میدهند.
بیماری کلیوی مزمن و بیماری قلبی (اتحادی کشنده)
حضور بیماری کلیوی مزمن یا CKD در بیماران مبتلابه بیماری کرونری قلب، مقوله خطر را افزایش داده و بیماری قلبی – عروقی موجود را بدتر میکند. حقیقت هراسانگیز آن است که بیشتر بیماران مبتلابه بیماری کلیوی مزمن، قبل از پیشرفت به سمت بیماری کلیوی مرحلهی آخر به خاطر بیماری قلبی جان خود را از دست میدهند.
بنابراین توصیه میشود که بیماران مبتلابه بیماری مزمن کلیوی یا CKD باید ریسک فاکتورهای قلبی – عروقی را کاهش دهند. ازاینرو این بیماران باید مصرف دخانیات را متوقف و فعالیت بدنی یا ورزش را افزایش دهند. چربیهای سالم مصرف کنند و مصرف سبزیها و میوهها را افزایش دهند و همچنین به وزن طبیعی بدن دستیافته و آن را حفظ کنند.
ریسک فاکتورهای بیماری مزمن کلیوی
• دیابت
• فشارخون بالا
• گلومرولونفریت
خوشبختانه مداخلات درمانی تغییرات بارزی را به وجود آوردهاند. انجمن بیماریهای کلیوی آمریکا دادههای مربوط به 2264 بیمار مبتلابه بیماری کلیوی مزمن تحت دیالیز را موردمطالعه قرار داده است.
بیش از نیمی از بیماران طی یک سال قبل (و قبل از آن) از نیاز، به دیالیز هیچگاه توسط نفرولوژیست (متخصص کلیه) معاینه نشده بودند. تنها یکسوم از آنها در طی مدت کمتر از 4 ماه مانده به شروع دیالیز برای بار اول توسط نفرولوژیست مورد معاینه قرارگرفتهاند.
تأخیر در ارجاع این بیماران به نفرولوژیست منجر به کاهش سطح آلبومین سرم و هماتوکریت شده است. میزان مرگومیر در بیمارانی که حداقل 2 سال قبل از دیالیز توسط نفرولوژیست (متخصص کلیه) معاینه شده بودند تقلیل یافته بود.
بنابراین ممکن است که نیاز به دیالیز تنها در آن دسته از بیماران مبتلابه بیماری کلیوی مزمن یا CKD که مشاوره تغذیهای زودرس دریافت میکنند، به تعویق بیفتد و یا اینکه با وضعیت تغذیهای بهتری به سمت دیالیز پیش روند.
ازاینرو بررسی و معاینه بیمار توسط متخصص تغذیه بهوسیلهی مرکز خدمات پزشکی آمریکا تصدیق گردیده است و پزشکان را ترغیب میکند که بیماران غیر دیالیزی مبتلابه بیماریهای کلیوی مزمن را به متخصص تغذیه ارجاع دهند.
مراحل بیماری کلیوی مزمن
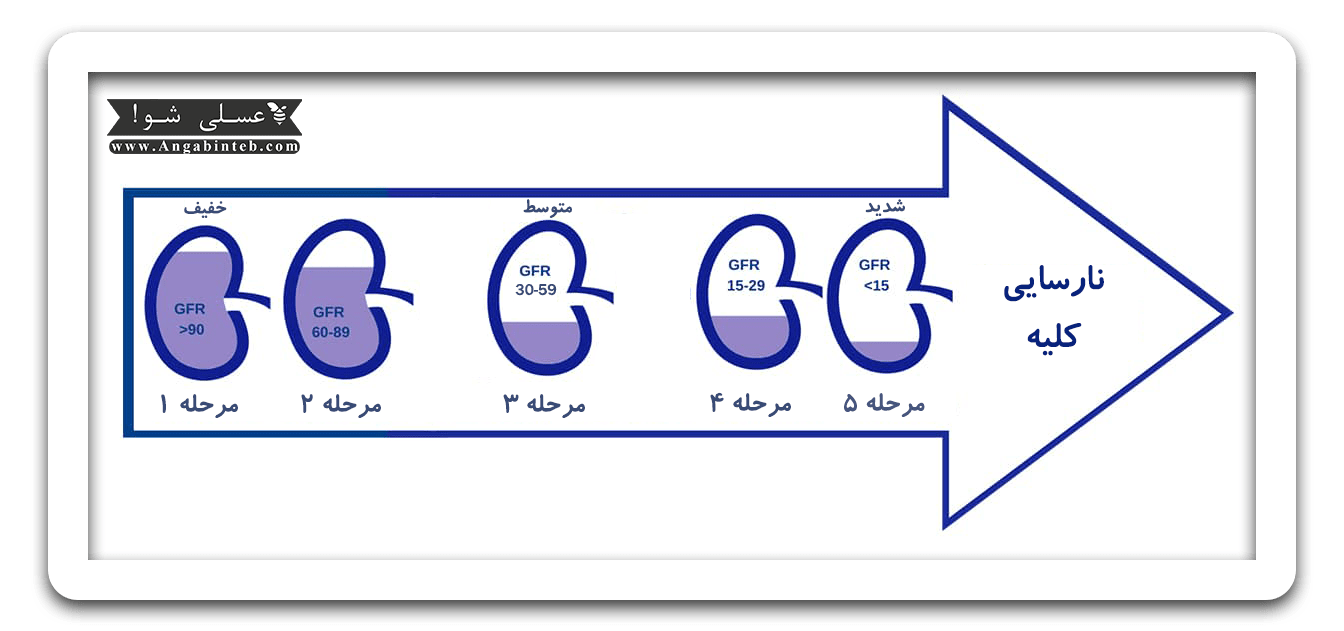
بنیاد ملی کلیه بیماری مزمن کلیوی را بر اساس سرعت فیلتراسیون گلومرولی GFR تخمینی به 5 مرحله تقسیم کرده است.
مرحله 1 و 2 مراحل اولیه با نشانگرهایی مانند پروتئینوری هماچوری یا ضایعات آناتومیکی هستند. مرحله 3 و 4 بهعنوان مراحل پیشرفته در نظر گرفته میشوند. مرحله 5 منجر به مرگ میشود مگر آنکه دیالیز یا پیوند کلیه انجام گیرد.
مرحله اول: میزان سرعت فیلتراسیون گلومرولی بین 90 تا 130 میلیلیتر بر دقیقه/ در مرحله اول بیماری کلیوی مزمن آسیب به کلیه راداریم اما عملکرد کلیوی افزایشیافته و یا طبیعی میباشد.
مرحله دوم: میزان سرعت فیلتراسیون گلومرولی بین 60 تا 89 میلیلیتر بر دقیقه/ در مرحله دوم بیماری کلیوی مزمن کاهش خفیف عملکرد کلیوی راداریم.
مرحله سوم: میزان سرعت فیلتراسیون گلومرولی بین 30 تا 59 میلیلیتر بر دقیقه/ در مرحله سوم بیماری کلیوی مزمن کاهش متوسط عملکرد کلیوی راداریم.
مرحله چهارم: میزان سرعت فیلتراسیون گلومرولی بین 15 تا 29 میلیلیتر بر دقیقه/ در مرحله چهارم بیماری کلیوی مزمن کاهش شدید عملکرد کلیوی راداریم.
مرحله پنجم: میزان سرعت فیلتراسیون گلومرولی کمتر از 15 میلیلیتر بر دقیقه/ در مرحله پنجم نارسایی کلیه به حدی است که مستلزم دیالیز میباشد همچنین پیوند کلیه نیز باید صورت بگیرد وگرنه منجر به مرگ میشود.(مدیریت طبی (مرگ با خوشنامی) است.)
مدیریت پزشکی در بیماری مزمن کلیوی
در حال حاضر شیوع بیماری کلیوی یا CKD تقریباً در 10% از بزرگسالان ایالاتمتحده و بالغبر 20 میلیون نفر از جمعیت آمریکاییها برآورد شده است. این میزان شیوع برآورد شده بیماری کلیوی یا CKD نشان میدهد که 1 نفر از هر 3 نفر فرد دیابتی و 1 نفر از هر 5 نفر فرد دارای فشارخون بالا، مبتلابه CKD یا بیماری مزمن کلیوی هستند.
امروزه در بسیاری از ایالتها آزمایشگاههای کلینیکی ملزم به گزارش مقدار کراتینین سرم و همچنین سرعت فیلتراسیون گلومرولی GFR تخمینی هستند بیماران دارای سرعت فیلتراسیون گلومرولی (GFR) تخمینی محاسبهشده پایین الزاماً مبتلابه بیماری کلیوی مزمن نیستند.
سرعت فیلتراسیون گلومرولی افراد مبتلا باید در چندین نمونه خونی که بهطور جداگانه و در طی یک دوره سه ماه میدهند پیوسته پایین باشد.
این آزمایش در زمینه احتمال وجود بیماری کلیوی به پزشکان مراقبت اولیه هشدار میدهد.
محاسبهگر سرعت فیلتراسیون گلومرولی (GFR) تخمینی بهصورت آنلاین را میتوان در سایت http//www.kidney.org/professionals/kdoqi/gfr_calculator.com انجام داد.
درمان تغذیهای – پزشکی در بیماران مبتلابه بیماری کلیوی مزمن
در هر سطحی از بیماری کلیوی مزمن یا CKD ممکن است یک درمان تغذیهای متفاوت پیشنهاد شود.
اهداف عمده درمان تغذیهای پزشکی در بیماری کلیوی مزمن
• مدیریت علائم نشانههای سندروم (آدم، هیپوآلبومینمی و هیپرلیپیدمی)
• کاهش خطر پیشرفت نارسایی کلیه
• کاهش التهاب
• حفظ ذخایر تغذیهای
بیماران عمدتاً تحت درمان با استاتین ها برای اصلاح و رفع هیپرلیپیدمی رژیم غذایی کمسدیم و دیورتیک ها قرار دارند.
بیماران مبتلابه کمبود پروتئین شدید ممکن است که به زمان زیادی جهت مراقبت تغذیهای دقیق و تحت نظارت نیاز داشته باشند.
رژیم غذایی باید پروتئین و انرژی کافی جهت حفظ تعادل نیتروژن مثبت و حمایت از سنتز بافت بدون تحمیل فشار مضاعف به کلیه را تأمین کند.
در بیشتر موارد برای حفظ پروتئین موردنیاز دریافت کربوهیدرات و چربیها ضرورت پیدا میکند.
شایعترین تشخیصهای تغذیهای موجود در جمعیت مبتلایان به بیماری کلیوی مزمن:
• دریافت مواد معدنی ناکافی
• دریافت مواد معدنی اضافی
• عدم تعادل مواد مغذی
• مصرف مایع اضافی
• مختل شدن متابولیسم (اختلال در استفاده بدن از مواد غذایی)
• تداخل غذا- دارو
• کمبود دانش و آگاهی مرتبط به علم تغذیه
پروتئین
در طول زمان سطوح پروتئین تغذیهای توصیهشده در بیماران مبتلابه بیماری کلیوی مزمن تغییر پیدا میکند. سابقاً این بیماران بهمنظور تلاش در جهت افزایش آلبومین سرمی و جلوگیری از سوءتغذیه پروتئین رژیمهای غذایی سرشار از پروتئین (بیش از 1.5 گرم به ازای کیلوگرم وزن بدن در طول یک روز) مصرف میکردند.
پروتئین رژیم غذایی فاکتوری است که از افزایش فشار گلومرولی حمایت کرده و بنابراین منجر به تسریع روند از دست رفتن عملکرد کلیوی میشود. مطالعات نشان میدهند که محدودیت پروتئین بهطور قابلملاحظهای روند از دست رفتن عملکرد کلیوی را کند میکند.
بهمنظور استفاده از پروتئین مطلوب 50 تا 60 درصد از پروتئین باید ناشی از منابع دارای ارزش بیولوژیکی بالا باشد بدین معنی که بدن بهآسانی توانایی هضم و استفاده از اسدهای آمینه آن را داشته باشد.
مزایای احتمالی رژیم محدودیت پروتئین باید با خطرات احتمالی بعضی از درمانها (از قبیل سوءتغذیه پروتئین) مورد ارزیابی قرار گیرند.
فشارخون بالای سیستمیک از دست رفتن عملکرد کلیوی را تشدید میکند ازاینرو در راستای حاصل شدن مزایای رژیم محدودیت پروتئینی آن را باید بهخوبی کنترل نمود.
همچنین در افراد دیابتی نیز کنترل مطلوب گلوکز خون رویکردی مناسب در جهت کنترل سیر پیشرفت نارسایی کلیه میباشد.
تحقیق در زمینه استفاده بیشتر از پروتئینهای با پایه گیاهی از قبیل توفو و دانهها در بیماری کلیوی مزمن یا CKD ادامه یافته است. بعضی از مزایا را میتوان با توجه به التهاب و اصلاح میزان مرگومیر مورد ارزیابی قرارداد ولی هنوز هم قطعیت ندارد که این اثرات مرتبط با پروتئینهای با پایه گیاهان است یا تغذیه و سبک زندگی مرتبط با یک رژیم غذایی بیشتر بر پایه گیاهان است.
• ادم شایعترین تظاهر قابل روئیت بالینی است که حاکی از اضافهبار سدیم تام یا کل بدن میباشد؛ بنابراین در بیماران مبتلابه بیماری کلیوی مزمن ادم باید بهوسیلهی مصرف سدیم رژیم غذایی تا مقادیر 1500 گرم در روز کنترل شود.
• بسیاری از بیماران در مرحله ابتدایی بیماری کلیوی مزمن از دیورتیک های کاهنده پتاسیم (مثل فورزماید) استفاده میکنند و به مکمل یاری با پتاسیم نیازمندند.
• بیماری قلبی – عروقی پیامد مهم دیس لپیدمی است. بیماران خردسال یا کودکان مبتلابه سندروم نفروتیک مقاوم یا تکرارشونده (عودکننده) بهطور ویژه در معرض خطر اترواسکلرز زودرس قرار دارند. در این بیماران ترکیبی از عوامل کاهنده چربی با رژیم غذایی کاهنده کلسترول میتواند کلسترول توتال یا کل LDL, کلسترول و تری گلیسیریدها را کاهش دهد.
• درنتیجه کاهش مصرف پروتئین مصرف چربی و کلسترول حیوانی نیز در بیماران بزرگسال محدود میشود.
• معمولاً در بیماران CKD (بیماری کلیوی مزمن) یک مکمل ویتامین محلول در آب و مختص بیماری کلیه توصیه میشود، زیرا ممکن است که محدودیت مصرف میوهها، سبزیها و غذاهای لبنی باعث عدمکفایت رژیم غذایی شود.
• اهمیت کنترل فسفات در مراحل اولیه بیماری چشمپوشی و اغماض قرار میگیرد. سطوح فسفر سرمی به همان اندازهی کاهش سرعت فیلتراسیون گلومرولی تخمینی افزایش مییابد. شروع زودرس درمانهای کاهش فسفات برای به تأخیر انداختن هیپرپاراتیروئیدیسم و بیماری استخوان سودمند و مفید میباشد.
توصیههای تغذیهای مناسب برای بیماران مبتلابه بیماری کلیوی مزمن

برای مدیریت بیماری مزمن کلیه (CKD) باید رژیم غذایی خود را، تغییر دهید؛ بنابراین بیماران حتماً باید با یک متخصص تغذیه مشورت کنند
مراحل زیر به شما کمک میکند هنگام مدیریت بیماری کلیوی، درست غذا بخورید. سه مرحله اول (1-3) برای همه مبتلایان به کلیوی مهم است. دو مرحله آخر (4-5) ممکن است با کاهش عملکرد کلیه فرد اهمیت دارد.
مرحله 1:
• غذاهایی را که نمک و سدیم کمتری دارند، انتخاب و تهیه کنید.
• برای کمک به کنترل فشارخون. رژیم غذایی شما باید هرروز حاوی کمتر از 2300 میلیگرم سدیم باشد.
• غذای تازه بخورید. سدیم (نمک) به بسیاری از غذاهای آماده یا بستهبندیشده خریداریشده در سوپر مارکت یا رستورانها اضافه میشود.
• بهجای نمک از سایر ادویهجات، استفاده کنید.
• سدیم را روی برچسبهای بستههای غذایی بررسی کنید. ارزش روزانه 20 درصد یا بیشتر به این معنی است که مواد غذایی سرشار از سدیم هستند.
• قبل از استفاده سبزیها کنسرو شده، لوبیا، گوشت و ماهی را با آب بشویید.
• به دنبال برچسبهای مواد غذایی با کلماتی مانند فاقد سدیم یا نمک باشید.
مرحله 2:
• استفاده از منابع مختلف پروتئینی با مقادیر مناسب (کم)
• پروتئین در غذاهای گیاهان و حیوانات یافت میشود. بیشتر افراد هر دو نوع پروتئین میخورند. در مورد نحوه انتخاب ترکیب مناسب غذاهای پروتئینی با متخصص تغذیه خود صحبت کنید.
غذاهای پروتئین حیوانی:
• مرغ
• ماهی
• گوشت
• تخممرغ
• لبنیات
غذاهای پروتئینی گیاهی:
• لوبیا
• آجیل و خشکبار
• دانهها
مرحله سوم:
غذاهایی را انتخاب کنید که برای قلب شما سالم باشد، برای جلوگیری از ایجاد چربی در رگهای خونی، قلب و کلیهها.
• عدم استفاده از سرخ کردن گوشت / کباب و.
• بهجای کره با اسپری پختوپز یا مقدار کمی روغنزیتون بپزید.
• قبل از غذا چربی را از گوشت جدا کرده و پوست را از مرغ جدا کنید.
• سعی کنید چربیهای اشباع و ترانس را محدود کنید. برچسب مواد غذایی را بخوانید.
• برشهای بدون چربی گوشت
• مرغ بدون پوست
• ماهی
• لوبیا
• سبزیها
• میوهها
• شیر، ماست و پنیر کمچرب یا بدون چربی
• محدود کردن الکل
الكل را فقط در حد اعتدال بنوشید: برای خانمها، بیش از یك نوشیدنی در روز و برای آقایان بیش از دو نوشیدنی مجاز نیست. نوشیدن زیاد الکل میتواند به کبد، قلب و مغز آسیب برساند و باعث ایجاد مشکلات سلامتی جدی شود.
مرحله چهارم:
• غذاها و نوشیدنیهایی را که فسفر کمتری دارند انتخاب کنید
• برای کمک به محافظت از استخوانها و رگ های خونی. هنگامیکه مبتلابه CKD یا بیماری مزمن کلیوی هستید. فسفر بیشازحد در خون، کلسیم را از استخوانهای شما بیرون میکشد و باعث میشود استخوانهای شما نازک، ضعیف و احتمال شکستن بیشتر شود. مقادیر زیاد فسفر در خون شما همچنین میتواند باعث خارش پوست و درد استخوان و مفاصل شود.
• بسیاری از غذاهای بستهبندیشده فسفر اضافه کردهاند. در برچسبهای مواد تشکیلدهنده به دنبال فسفر یا کلماتی "PHOS" باشید.
غذاهای کم فسفر
• میوه و سبزیها تازه
• نان، ماکارونی، برنج
• شیر برنج
• غلات ذرت و برنج
غذاهای سرشار از فسفر
• گوشت، مرغ، ماهی
• غلات سبوسدار و جو دوسر
• لوبیا، عدس، آجیل
• نوشابههای رنگی تیره
مرحله 5:
غذاهایی را با مقدار مناسب پتاسیم انتخاب کنید. (مقدار کم)
غذاهای کم پتاسیم
• سیب، هلو
• هویج، لوبیا سبز
• نان سفید و ماکارونی
• برنج سفید
• شیر برنج (غنیشده)
• برنج و غلات گندم پختهشده، رنده شده
• آب سیب، انگور یا آب زغالاخته
غذاهای پر پتاسیم
• پرتقال، موز و آبپرتقال
• سیبزمینی، گوجهفرنگی
• برنج قهوهای
• غلات سبوسدار
• نان گندم
• ماکارونی
• لوبیا و آجیل




